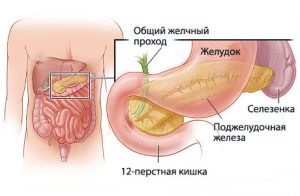
Селезенка и поджелудочная железа находятся в непосредственной близости друг от друга, соприкасаясь в левом подреберье. Развивающийся симптом боли, локализующейся в левой половине живота под ребрами, иногда необходимо дифференцировать, определив, какой конкретно орган вовлечен в патологический процесс и вызывает дискомфорт.
Селезенка – непарный орган. Он подвержен травмам и изменениям. Это часто вызывает дискомфорт в животе. Только после осмотра можно определить источник недуга и узнать, может ли болеть поджелудочная железа или селезенка.
- Где находится селезёнка, и какие функции выполняет?
- Как понять, что болит селезёнка?
- Причины возникновения болей
- Симптомы и характер болей
- Оказание первой помощи при возникновении болей
- Патологии, возникающие в селезёнке
- Диагностика заболеваний
- Методы лечения
- Как определить, что болит ПЖ или селезенка
- Диета и профилактика заболеваний селезенки
Где находится селезёнка, и какие функции выполняет?
Селезенка является важным органом иммунной системы. Он контролирует кроветворение и участвует в метаболических процессах. Расположена примерно на 2 см левее желудка, граничит с хвостом поджелудочной железы, чреспищеводной кишкой и левой почкой.

Селезенка, несмотря на свое расположение в брюшной полости, в процессах пищеварения не участвует. Это орган, отвечающий за иммунитет и кроветворение, со следующими функциями:
- Синтез иммуноглобулинов, клеток иммунной защиты, уничтожающих возбудителей, попавших в организм. Это белки, участвующие в иммунной защите.
- Образование лимфоцитов и моноцитов.
- Селезенка – это кладбище эритроцитов: из железа поврежденных эритроцитов образуется гемоглобин, участвующий в образовании новых эритроцитов, а билирубин – он позже включается в состав желчи.
- Производство клеток крови у плода — это производство тромбоцитов. Ближе к рождению эту функцию берет на себя костный мозг. Если у взрослого костный мозг перестает вырабатывать тромбоциты из-за болезни, процесс повторяется в селезенке.
- Селезенка является хранилищем крови: при нарушении ее оттока она может задерживать большое количество крови и значительно увеличиваться. Когда этот процесс нормализуется, она выпускает кровь в сосудистую систему, восстанавливая свои нормальные размеры.
Как понять, что болит селезёнка?
Селезенка, как и печень, не имеет болевых рецепторов. По этой причине она не болит, но под влиянием патологии или стресса значительно увеличивается и может сдавливать окружающие органы. Проявляется редко, лишь в далеко зашедших случаях, когда ее изменения и размеры достигают больших размеров.
При течении болезни, которая может длиться месяцами, аномалии селезенки можно выявить только при функциональном исследовании. Эти же методы можно использовать для дифференциации источника болей — ПЖ или селезенки.
Причины возникновения болей
Селезенка не имеет болевых рецепторов, поэтому сам орган не болит. Однако его расположение в непосредственной близости от других органов (желудок, поджелудочная железа, кишечник, левая почка, надпочечники) приводит к отеку тканей. Спленомегалия, вызванная тяжелыми заболеваниями (цирроз печени, заболевания крови, вирусные инфекции), вызывает боль из-за растяжения капсулы и давления на соседние органы.

Селезенка чаще всего повреждается при травмах. Обычно это вызвано резким ударом или падением. Повреждение может быть разным, вплоть до разрыва органа. Часто повреждается селезеночная артерия: возникает обильное кровотечение при попадании крови в паренхиму органа и далее в брюшную полость. В таких случаях селезенку удаляют, но человек живет полноценной жизнью без этого органа и серьезных, опасных для жизни изменений в его функционировании не происходит.
Кроме травм встречаются и другие причины болей:
- тяжелые инфекции, приводящие к системным нарушениям (туберкулез, вирусный гепатит);
- инфаркт, вызванный внезапным артериальным тромбозом;
- абсцесс в результате тяжелой бактериальной инфекции;
- крупные кисты, развивающиеся в паренхиме;
- опухоли.
Симптомы и характер болей
Характер боли, ее интенсивность и локализация зависят от патологического процесса и его распространенности:
- Травма (чаще ушиб, разрыв тканей органа) вызывает резкую резкую боль с иррадиацией в спину и под лопатку. Сопровождается выраженными клиническими симптомами: холодным потом, жаждой, рвотой, резким падением артериального давления.
- Абсцесс проявляется сильными болями в левом подреберье с иррадиацией в левое плечо, высокой гипертермией и ознобом.
- Туберкулез легких сопровождается сильными, мучительными болями в левой руке, обусловленными большим увеличением селезенки и изменениями в крови.
- Инфаркт селезенки вызывает сильную боль в верхней части левой руки. Он иррадиирует в нижнюю часть спины и усиливается при дыхании.
- Киста или воспалительный процесс ткани селезенки (спленит) проявляется беспокоящими, хроническими болями в подреберье и спине, сопровождающимися ухудшением общего состояния: общей слабостью, отсутствием аппетита и постоянной тошнотой. Если у вас субфебрильная температура, это может быть признаком доброкачественной или злокачественной опухоли.
- Боль в селезенке возникает при остром вирусном заболевании. Он не связан с патологией самого органа и быстро стихает при инфицировании.
- Врожденные аномалии несбалансированного питания также могут привести к боли. Патологические симптомы выявляются в виде смещений связок и полостей.
Оказание первой помощи при возникновении болей

Если вы испытываете внезапную боль в селезенке, выполните следующие действия.
- Вызовите скорую;
- Удобно уложите больного на спину, чтобы он был максимально расслаблен;
- Не давайте никаких лекарств (не давайте обезболивающих и спазмолитиков, так как это может смазать клиническую картину);
- не используйте компрессы (ни горячие, ни холодные) — это может ухудшить самочувствие.
Патологии, возникающие в селезёнке
Помимо травм, кисты являются основной причиной всевозможных болей. Кисты чаще всего встречаются у женщин. Это длительный процесс, который может длиться годами. Женщина может не подозревать о том, что у нее жидкая масса, пока она не станет больше 6-7 сантиметров или киста по каким-то причинам не наполнится гноем. Затем общее состояние начинает ухудшаться, появляются недомогание, слабость, немотивированная утомляемость, тупые и маловыраженные боли в левом подреберье и спине.
Аппетит может быть значительно снижен и появляется постоянная тошнота. Иногда поражаются также желудок, кишечник и почки. Если в кисте есть гной, это приводит к лихорадке, которая держится месяцами, остается субфебрильной и истощает организм.
Если киста разрывается и гной попадает в брюшную полость, это приводит к тяжелым осложнениям, в том числе к перитониту.
Если масса жидкости невелика, ее продвижение следует контролировать с помощью УЗИ несколько раз в год. Если киста большая, ее удаляют хирургическим путем в специализированном отделении. Операция сложная, и пациент должен длительное время находиться под наблюдением врача.
Инфаркт селезенки стоит на втором месте среди патологий, приводящих к развитию боли. Возникает в результате острого тромбоза селезеночной артерии после инфекций или оперативного вмешательства. Его течение индивидуально: чаще возникает острый болезненный симптом в области живота и спины. Однако некоторые люди не ощущают никаких ощущений – тогда развивается безболезненная форма.
Абсцесс появляется в паренхиме селезенки после тяжелых бактериальных инфекций. Это может быть вызвано незначительной травмой, которая не была вовремя диагностирована. Это тяжелое течение с лихорадкой, ознобом и внезапными пульсирующими болями в животе и спине.

Туберкулез селезенки болезненный в левой поднижнечелюстной полости и спине, но в последнее время встречается очень редко. Его также редко диагностируют, потому что он развивается долго и не может быть обнаружен на ранней стадии.
Рак в селезенке развивается редко. Если это происходит, типичными симптомами являются боль в животе, тошнота, плохой аппетит, субфебрильная температура и общее недомогание. К доброкачественным новообразованиям селезенки относятся:
- фиброма;
- гемангиома;
- лимфангиома.
Список злокачественных новообразований более обширен, но встречаются они очень редко:
- ангио-, лимфо-, фибро-, ретикулосаркома;
- Гемангиоэндотелиома.
Селезенка более склонна к метастазированию из соседних органов, чем к развитию новообразований. Однако если опухоль уже начала развиваться, заподозрить ее на ранних стадиях без обследования очень сложно. Только при ее значительном росте, когда происходят значительные необратимые изменения, появляются первые признаки патологии:
- тяжесть и дискомфорт в левом подреберье;
- внезапная слабость;
- повышенное потоотделение;
- потеря веса;
- асцит — жидкость в брюшной полости.

Поражение селезенки сопровождает другие патологические синдромы:
- гепатиты различной этиологии;
- гемолитическая анемия;
- лейкемия;
- гепатолиеновый синдром;
- синдром толстокишечно-селезеночного изгиба (газ скапливается при изгибе кишечника).
Сопровождается болью, тошнотой, слабостью, общим недомоганием и требует срочной дифференциальной диагностики и соответствующего лечения. Самолечение не рекомендуется в связи с тяжестью и тяжестью поражения.
Диагностика заболеваний
В диагностике патологии селезенки используют несколько методов. Поскольку он расположен в брюшной полости, при физикальном обследовании можно пропальпировать увеличенный орган. Обычно возникает при циррозе печени различной этиологии (алкогольный, вирусный), когда селезенка становится большой и край ее выпячивается из подреберья. Обычно это невозможно.
Если нет спленомегалии, определить селезенку на осмотре невозможно, даже при наличии в ней патологии. Наиболее удобным методом проверки тех или иных изменений в тканях органов является ультразвуковое исследование. При сонографическом исследовании определяются размеры органа, его форма, однородность строения, аномалии и включения. Ультрасонография является безопасным методом, поэтому больных с подозрением на изменения в селезенке сначала обследуют с помощью УЗИ. С помощью этой методики можно также обследовать ребенка.

Травма сопровождается кровоизлиянием, а изменения можно обнаружить с помощью УЗИ или компьютерной томографии. Компьютерная томография является высокоточным методом, позволяющим детально выявить любые изменения в органе и проводится при наличии противопоказаний к проведению магнитно-резонансной томографии (МРТ).
При любом ранении селезенку и прилегающие к ней органы, включая поджелудочную железу, следует немедленно обследовать, так как невыявленное кровотечение может привести к летальному исходу.
Используемые лабораторные методы включают:
- общий анализ крови;
- анализ крови для определения стойкости эритроцитов;
- Диагностическая проба с адреналином (проба Фрея): в норме селезенка уменьшена наполовину, а при патологии значительно увеличена; это необходимо для того, чтобы отличить нормальное увеличение органа от опухоли.
Методы лечения
Терапия зависит от выявленной патологии. При наличии травмы с разрывом селезенки ее удаляют хирургическим путем. Хирургические методы применяют также при наличии гнойных кист, абсцессов, новообразований и кровотечений.
Симптоматическое лечение назначается, если селезенка цела. Это включает в себя:
- обезболивающие;
- противовоспалительная терапия;
- препараты, улучшающие пищеварительные функции;
- жаропонижающие;
- антибиотики;
- препараты, улучшающие кровообращение.

Рекомендуемое лечение является комплексным и индивидуализированным в зависимости от выявленного заболевания, его проявления, изменений сонографических и лабораторных показателей и клинической симптоматики. В период лечения необходим полный покой: больной иммобилизован в постели. Любая физическая активность запрещена. Самолечение категорически запрещено из-за серьезных осложнений.
В случае гемолитических нарушений потребуется спленэктомия (удаление селезенки) и последующее фармакологическое лечение. В случае скопления газов в изгибе толстой кишки назначают пеногасители, ферментные препараты (при панкреатите), спазмолитики.
При обнаружении небольших абсцессов назначают антибактериальную терапию.
Как определить, что болит ПЖ или селезенка
Для того чтобы выяснить, какой орган вызывает боль – селезенка или поджелудочная железа – необходимо провести тщательное и всестороннее обследование, чтобы увидеть, какие функции этих органов утрачены. Селезенка не болит, потому что в ней нет болевых рецепторов. Болезненный симптом развивается только тогда, когда его размеры значительно превышают норму. Возникает при набухании или гипертрофии метастазов, доброкачественных или злокачественных опухолей, абсцессов.
Боли поджелудочной железы различаются по локализации: они могут быть в правом подреберье или быть пупочными. Дополнительно болевой симптом сопровождается рвотой, не приносящей облегчения, панкреатической диареей, газами, отрыжкой. Любая неправильная диета, даже несколько глотков алкоголя могут спровоцировать панкреатический приступ.
Диета и профилактика заболеваний селезенки
Неотъемлемой частью лечения является диетическое питание. Необходимо придерживаться определенных диетических правил:
- Ешьте небольшими порциями, но часто;
- Избегайте очень горячей или холодной пищи и напитков;
- Не переедайте;
- Не употреблять жирную, жареную, острую и соленую пищу и избегать сладкого;
- Не ешьте продукты, которые трудно перевариваются.

Во время лечения важно избегать употребления алкоголя и курения. Также рекомендуется снизить умственные нагрузки и стрессы, так как они негативно сказываются на состоянии больного во время лечения.
Если вам нужна операция, а у пациента была спленэктомия, ваше тело продолжит нормально функционировать. Простудные заболевания могут учащаться из-за того, что иммуноглобулины перестают вырабатываться из-за недостатка селезенки, основного органа иммунной системы.
В то время как жизнь может продолжаться без катастрофических потерь, если вам удалят селезенку, вам нужно более внимательно относиться к своему здоровью. Желательно избегать опасных ситуаций, которые могут привести к травме, соблюдать диету и отказаться от вредных привычек, чтобы воспаление поджелудочной железы или желудка не усугублялось и не возникало мучительного дискомфорта не только в поджелудочной железе, но и в селезенке.